LESIÓN DE LOS TENDONES EXTENSORES DE LA MANO
Lesiones de la Mano y Muñeca

Pioneros en Artroscopia de Muñeca y Mano.
Las lesiones de los tendones extensores de la mano son más frecuentes que la de los tendones flexores. No son tan fáciles de tratar y desgraciadamente suelen tratarse en los “quirófanos de urgencia” por el personal con menos experiencia.
La anatomía de estas estructuras, sobre todo a nivel distal, es bastante más compleja que la de los tendones flexores, tienen menor deslizamiento que éstos y es importante mantener su longitud.
La sintomatología de la lesión de los tendones extensores de la mano o lo que el paciente nota, es es que no puede extender el dedo parcial o completamente, es decir, tiene el “dedo caído” si se compara con los otros que no tienen lesión.
Pueden afectar a cualquier grupo de edad, tanto las abiertas (principalmente heridas por cuchillo) como las cerradas (tras una caída o un golpe). Son lesiones que no son necesario operarlas de urgencia si no hay en ese momento un cirujano con experiencia en cirugía de la mano y se pueden intervenir en los posteriores días. La anestesia suele ser local o regional. Para su descripción vamos a diferenciar las lesiones de los 4 dedos trifalángicos y las lesiones del pulgar.
Para su descripción vamos a diferenciar las lesiones de los 4 dedos trifalángicos y las lesiones del pulgar.
Lesión de los Tendones Extensores de la mano | Dedos Trifalángicos en Función de la Localización.
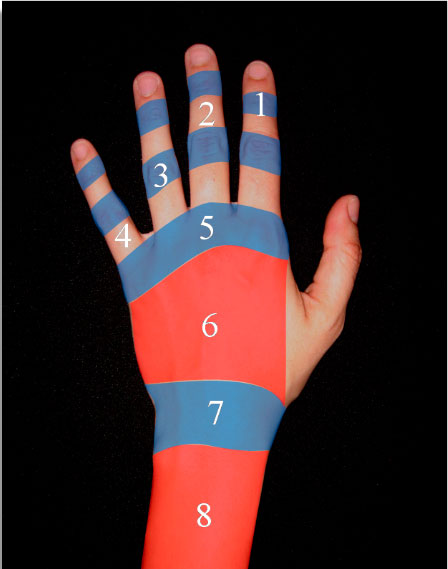
La clasificación más utilizada de las zonas del dorso de la mano es la realizada por Kleinert y Verdan.
Define ocho zonas en función de la localización de la lesión.
Las zonas impares son las articulaciones.
I: interfalángica distal (IFD),
III: interfalángica proximal (IFP),
V: metacarpofalángica (MCF) y
VII: carpo (retináculo extensor).
Las zonas pares están entre las anteriores.
II: falange media,
IV: falange proximal,
VI: metacarpianos,
VIII: antebrazo distal (figura 1).
Figura 1 a la derecha: zonas del dorso de la mano (clasificación de Kleinert y Verdan)
Lesión de los Tendones Extensores de la mano | Dedos Trifalángicos en Función del Momento de su Diagnóstico.
Lesiones Agudas de los tendones extensores de la mano: se diagnostican en el mismo momento de la lesión. A su vez pueden ser ABIERTAS, si se producen tras un corte o CERRADAS, si se producen tras un traumatismo sin presencia de herida.
Vamos a describir zona a zona las distintas lesiones que pueden presentar los pacientes y el tratamiento de cada una de ellas.
La mayoría de las técnicas quirúrgicas descritas las realizamos mediante la técnica anestésica WALLANT, que permite no usar un manguito (torniquete) de isquemia y así el paciente pueda mover y nosotros asegurarnos de que la reparación es correcta.
Lesión de los Tendones Extensores de la mano | Zona 1
La lesión del extensor a nivel de la interfalángica distal (IFD) produce la deformidad denominada “dedo en martillo” (figura 2).
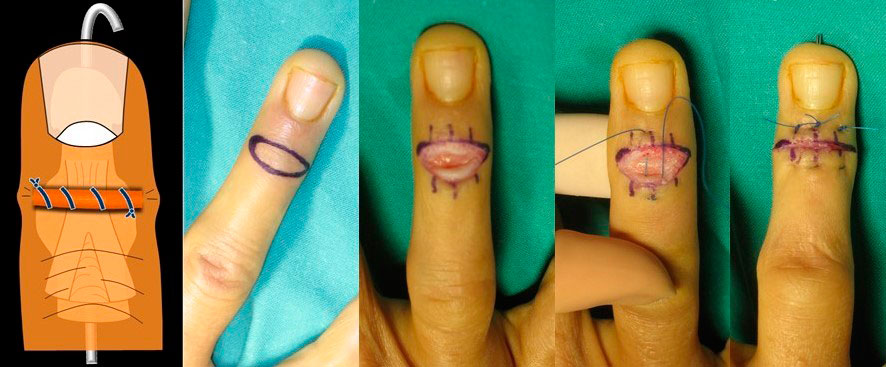
Si la lesión es abierta (herida), queda poco tendón para realizar la sutura, por lo que recomendamos realizar una tenodermodesis: una sutura continua que englobe piel y tendón (figura 3). El postoperatorio precisa una inmovilización continua (día y noche) en extensión durante seis semanas y dos semanas más de férula nocturna.
Mucho más frecuente es que la lesión sea cerrada (sin herida en la piel). En este caso el tratamiento es conservador, incluso aunque lleve meses de evolución, inmovilizando en extensión la IFD. El paciente debe llevar una férula durante 6 semanas de manera continua y posteriormente por la noche 6 semanas más.
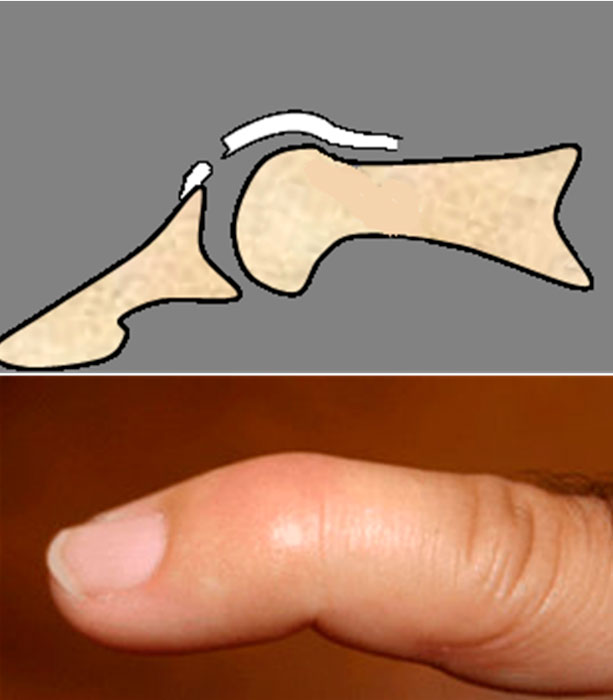
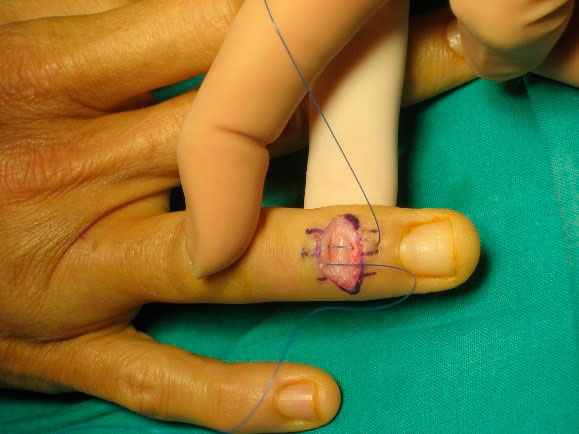
Figura 2 a la izquierda: dedo en martillo
Figura 3 arriba: tenodermodesis
Existen distintas férulas para realizar esta inmovilización. La más utilizada es la férula de Stack (figura 4) pero también puede utilizarse una férula de termoplástico o de aluminio. Con este tratamiento se consigue un 80% de buenos resultados, considerando buen resultado un déficit de extensión de 10º.
Cuando fracasa el tratamiento conservador de la lesión de los tendones extensores de la mano, está indicado el tratamiento quirúrgico.
Dependiendo de la existencia o no de un desequilibrio tendinoso, se indicará una técnica u otra.
Si no existe un desequilibrio tendinoso, y persiste la deformidad en martillo, el tratamiento quirúrgico de las lesiones de los tendones de la mano lo realizamos con la técnica de Brooks y Graner.
Dicha técnica consiste en resecar varios milímetros de piel y de tendón, realizar una tenodermodesis (parecida a la lesión aguda) y fijar temporalmente la IFD con una aguja 4 semanas (figura 5).
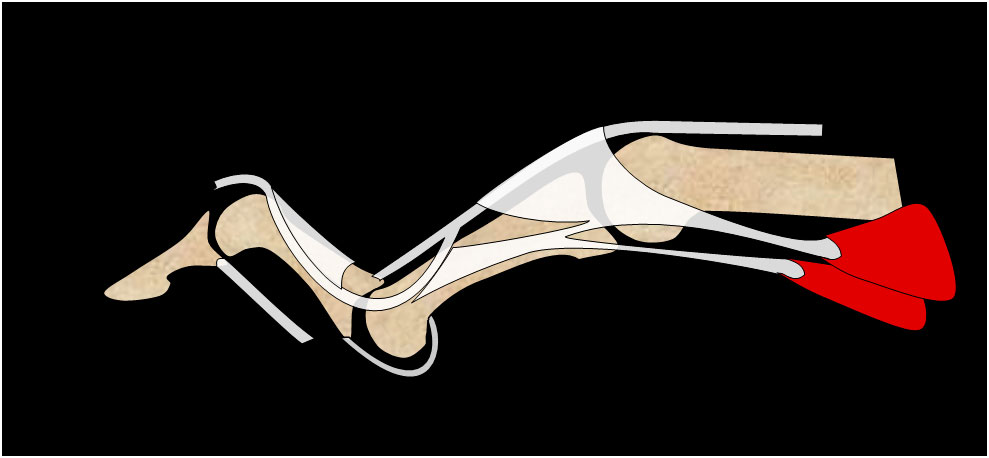
Si existe un desequilibrio tendinoso que provoca una deformidad en “cuello de cisne” (figura 6), la técnica que realizamos es la descrita por Thompson que reconstruye el ligamento retinacular oblicuo con un injerto tendinoso.
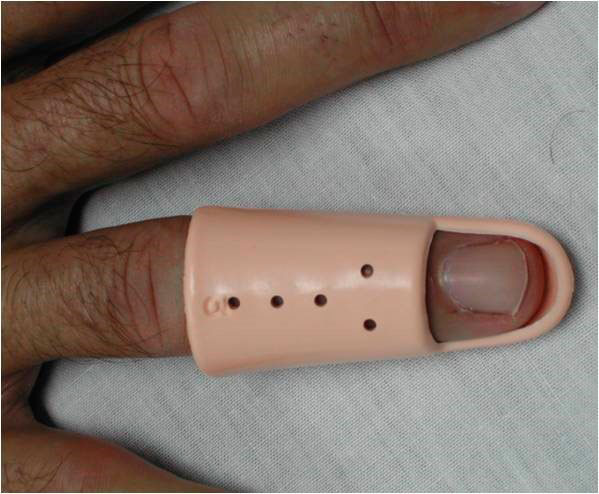
Figura 4 arriba: férula de Stack
Figura 5 a la derecha, arriba: esquema y técnica por pasos de Brooks y Graner
Figura 6 a la derecha, inferior: cuello de cisne secundario a dedo en martillo
Lesión de los Tendones Extensores de la mano | Zona 2
En esta zona lo más frecuente son las lesiones de los tendones extensores agudas abiertas por herida sobre la segunda falange.
El tratamiento depende del tamaño de la lesión. Si la lesión es menor del 50% del tendón no precisa reparación ya que una sola de las dos bandas laterales asegura la función del tendón.
En este caso se realiza cura de la herida e inmovilización de la IFD durante 7-10 días.
Si la lesión es mayor del 50% sí que precisa sutura (figura 7).
Durante el postoperatorio mantendremos una inmovilización continua de la IFD 6 semanas, seguida de 2 semanas de inmovilización nocturna.
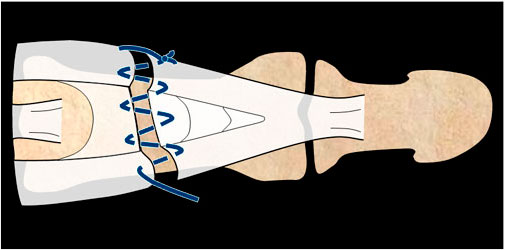
Figura 7: sutura en zona II
Lesión de los Tendones Extensores de la mano | Zona 3
Consiste en la rotura de la bandeleta central del aparato extensor en su inserción sobre la segunda falange. Sin duda es la más compleja de tratar. La lesión sobre la IFP produce la deformidad en ojal, también denominada “deformidad en boutoniere”, en la que se produce una deformidad en flexión de la articulación interfalángica próximal (IFP) y en extensión de la interfalángica distal (IFD) (figura 8).
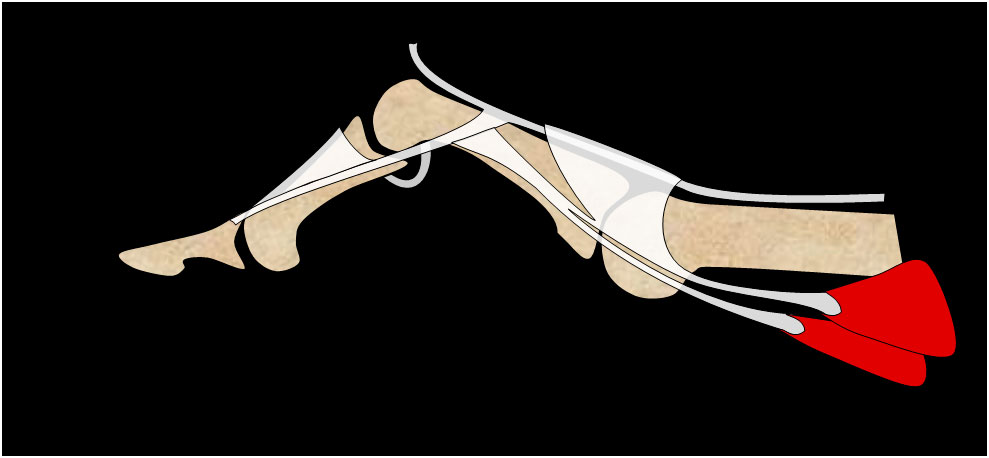
Figura 8
El tratamiento varía dependiendo de si la lesión es aguda o crónica y abierta o cerrada.
Lesión Aguda y Abierta en Zona II de los tendones extensores de la mano: hay que valorar la integridad tendinosa. Si no hay pérdida de sustancia tendinosa, suturamos las bandeletas laterales si estuviesen seccionadas y reinsertamos la media (figura 9).
En el postoperatorio el paciente debe llevar una férula de inmovilización IFP en extensión dejando libre MCF e IFD, que deberá mover de una manera pasiva a diario durante 6 semanas.
Al terminar este periodo debe llevar 6 semanas más la férula por la noche.
Si hay pérdida de sustancia tendinosa realizamos una plastia tendinosa con lo que queda de bandeleta central girándola 180º (plastia de Snow) (figura 10) o con las bandeletas laterales (plastia de Achie) (figura 11). Ambas con igual postoperatorio al señalado anteriormente.
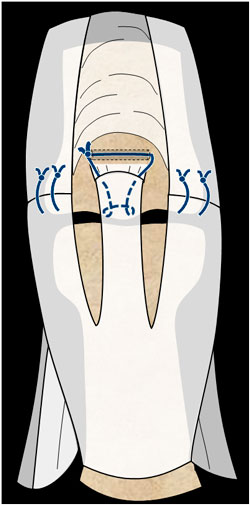
Figura 9: sutura directa en zona 3 con reinserción de la bandeleta central
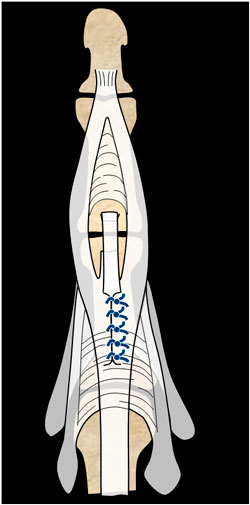
Figura 10: plastia de Snow
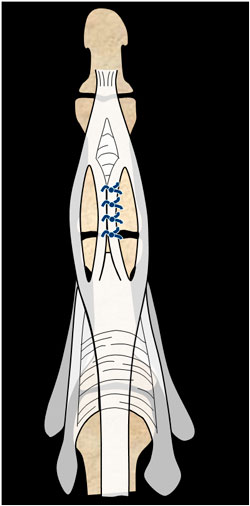
Figura 11: plastia de Achie
Lesión Aguda Cerrada en Zona III: el traumatismo no suele producir la deformidad en ojal de una manera aguda, sino que suele tardar unos días en aparecer la deformidad, por lo que el diagnóstico inicial es difícil de realizar. Se puede sospechar clínicamente por la falta de extensión o la pérdida de fuerza de la IFP. El test descrito por Carducci consiste primero en flexionar la muñeca y la MCF, posteriormente pedir al paciente que realice una extensión de la IFP y si tiene un déficit de 15-20º hay que sospechar una lesión en ojal (figura 12).
Figura 12: test de Carducci
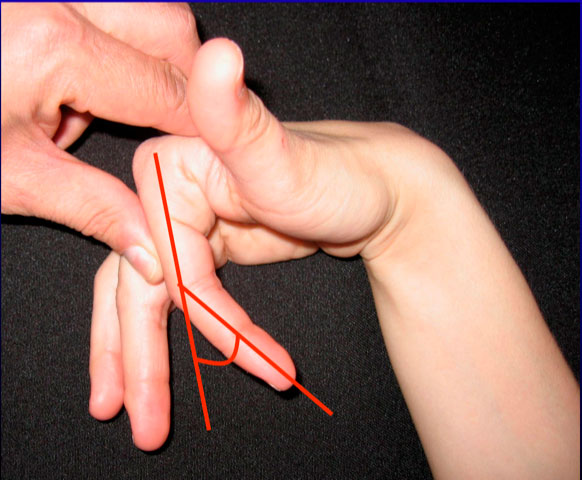
La tratamos inicialmente de forma conservadora, inmovilizando con una férula la IFP y dejando libre IFD y la MCF, durante un periodo de 6 semanas de una manera continua y otras 6 solo por la noche. Consideramos un resultado satisfactorio una flexión completa, aunque haya un déficit de 20º de extensión.
Lesión Crónica en Zona III: Se clasifica en 3 grados dependiendo de la evolución y rigidez. En el inicial, el ojal es elástico y se corrige de forma pasiva, en el intermedio el ojal es rígido por retracción de las partes blandas y en el avanzado la rigidez es articular. Es recomendable intentar un tratamiento conservador con férula de plástico dinámica y si no hay mejoría en plazo aproximado de 3 meses realizamos tratamiento quirúrgico. Es importante valorar el estado de la articulación con una técnica radiológica ya que la artrosis excluye la reconstrucción tendinosa, teniendo que recurrir en este caso a la artrodesis, la artroplastia o la abstinencia terapéutica.

Figura 13: esquema de tratamiento quirúrgico de la deformidad crónica en ojal.
La técnica quirúrgica que realizamos depende de la elasticidad del ojal y de la rigidez. Nosotros seguimos el esquema de la figura 13, aunque nuestra opinión personal es que los resultados del tratamiento quirúrgico de la deformidad crónica en ojal son bastante desalentadores.
La técnica de Littler-Eaton consiste en seccionar las bandas laterales sobre la segunda falange, conservando el ligamento retinacular oblicuo, liberarlas sobre el dorso de la IFP y suturarlas entre tapando el ojal (figura 14).

Figura 14: técnica de Littler-Eaton
Lesión de los Tendones Extensores de la mano | Zona 4
En esta zona es más frecuente que las lesiones sean abiertas y parciales. Si la afectación del tendón es inferior al 50%, el tratamiento es conservador. Si es superior al 50% realizamos la sutura tendinosa. Las lesiones agudas cerradas y crónicas son excepcionales. El postoperatorio consiste en una inmovilización del dedo con férula rígida durante 3 semanas.
Lesión de los Tendones Extensores de la mano | Zona 5
Distinguimos entre lesiones abiertas, producidas con frecuencia por mordedura, y cerradas que afectan con mayor frecuencia a las bandas sagitales (cinchas que centran el tendón sobre el nudillo).
Lesión Aguda Abierta en Zona V de los Tendones Extensores de la Mano: es típico que sea por una mordedura humana sobre todo después de un puñetazo. Tiene alta probabilidad de infección, por lo que el tratamiento consiste en la revisión quirúrgica, limpieza y lavado articular y antibioticoterapia. En un segundo tiempo pasados 7-10 días, si la evolución es buena, procedemos a su reparación. Si no fuese por una mordedura, realizaríamos el mismo tipo de sutura primaria que en la zona IV.
Si la lesión, sea abierta o cerrada, afecta a la banda sagital y el tendón extensor queda inestable sobre la MCF, realizamos una sutura de la misma (figura 15) con el mismo postoperatorio que realizamos en zona IV. El diagnóstico de la lesión aguda cerrada de la cincha sagital es difícil y si no afecta a la estabilidad del extensor, es suficiente la inmovilización de la MCF dejando la IFD libre durante 4-6 semanas.
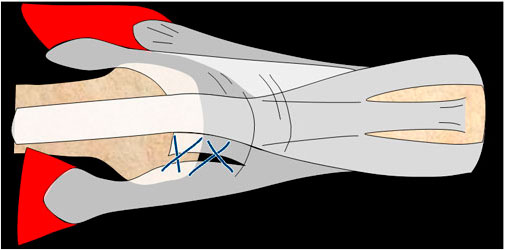
Figura 15: sutura de la cincha sagital
Lesión Crónica de los Tendones Extensores de la Mano en Zona V: la rotura de la bandeleta sagital produce una luxación (“se sale de su sitio”) del extensor. La lesión aguda pasa con frecuencia desapercibida. El tratamiento consiste en reparar quirúrgicamente la bandeleta mediante una plastia tendinosa y una férula rígida durante 3-4 semanas.
Lesión de los Tendones Extensores de la mano | Zona 6
Las lesiones cerradas en esta zona suelen ser debidas a procesos reumáticos o a lesiones que han pasado desapercibidas. Es importante conocer la anatomía de la zona VI y sus distintas conexiones intertendinosas (figura 16). Si la lesión es distal a la unión el diagnóstico es sencillo por el déficit de extensión del dedo, pero si es proximal la función puede ser prácticamente normal por la tracción que realiza el tendón vecino a través de la conexión intertendinosa. La sospecha se debe tener solo por la debilidad o el déficit de hiperextensión.
Si la lesión es aguda realizamos una sutura tendinosa y una férula durante 3 semanas. Si la lesión es crónica realizamos una tenodesis (unión) al tendón vecino, una transferencia tendinosa (principalmente del extensor propio del índice) o una reparación con injertos tendinosos.
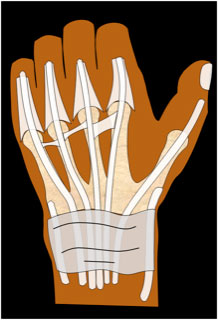
Figura 16: conexiones intertendinosa entre los extensores
Un problema importante que plantea la zona VI es la cobertura cutánea. En caso de tener que recurrir a algún tipo de cobertura utilizamos colgajos de diferentes tipos, evitando los injertos libres de piel, dado lo superficial que están los tendones en esta región.
Lesión de los Tendones Extensores de la mano | Zona 7
En la zona VII son frecuentes las lesiones de varios tendones y la afectación del retináculo extensor, que, a menudo, deberemos resecar en parte, para poder realizar una reparación tendinosa. Posteriormente precisa de inmovilización durante 3 semanas (figura 17).
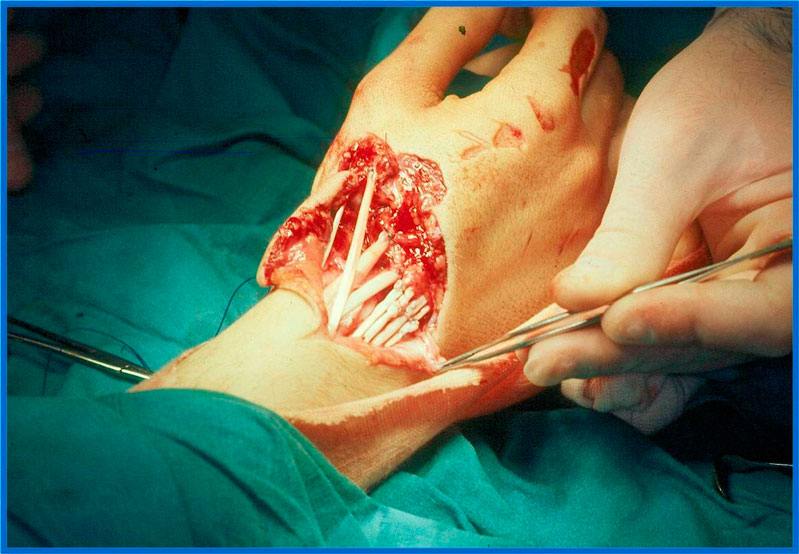
Figura 17: lesión varios tendones extensores en zona VII
Lesión de los Tendones Extensores del Dedo Pulgar
Las zonas de Kleinert y Verdan varían en el pulgar. Las zonas impares corresponden a interfalángica (T1), metacarpofalángica (T3) y trapeciometacarpiana (T5). Y las pares a falange proximal (T2) y primer metacarpiano (T4) (figura 18).
ZONA T1
El pulgar en martillo es una lesión rara casi siempre susceptible de tratamiento ortopédico a menos que exista un fragmento óseo. Colocamos una férula inmovilizando la articulación interfalángica (IF) 6 semanas continua y 6 semanas nocturna. Si existe un fragmento óseo grande realizamos una síntesis ósea con agujas o tornillo si el tamaño lo permite.
ZONA T2
Realizamos una sutura simple manteniendo la IF en hiperextensión con una férula durante 3 semanas (figura 19).
ZONA T3
Pueden estar lesionados ambos extensores: extensor largo y corto del pulgar. Se realiza la sutura de cada uno. En caso de heridas complejas o pérdidas de sustancia, realizamos el mismo tratamiento que en zonas T4 y T5.
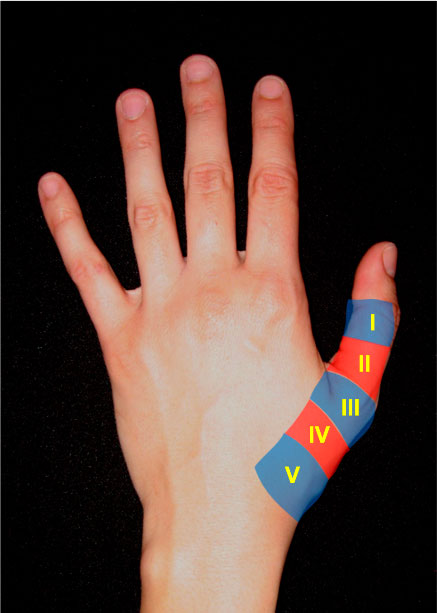
Figura 18: zonas del aparato extensor en el pulgar
ZONAS T4 y T5
La rotura espontánea cerrada del extensor largo del pulgar (EPL) en zonas T4 y T5, es la causa más frecuente de lesión de este tendón. Es típico que se produzca tras una fractura de la extremidad distal del radio, aunque también puede ser secundaria a procesos artrósicos o reumáticos. El tratamiento que realizamos con más frecuencia es la transposición del extensor propio del índice (EPI) (figura 20), siendo ésta una técnica sencilla y muy fiable.
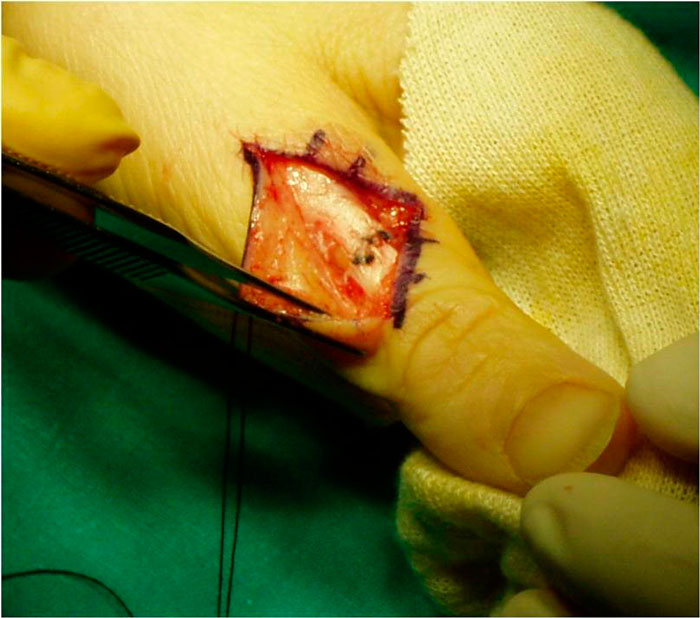
Figura 19: sutura del extensor largo del pulgar en zona T2
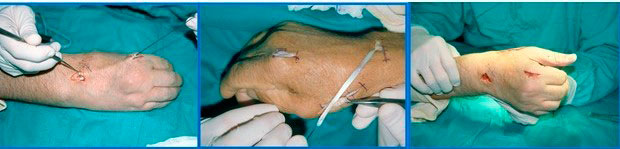
Figura 20: transposición del EPI al EPL
Investigación y actualización constantes como seña de identidad.
Artroscopia de Muñeca
¿Cuándo está Indicada la Cirugía de la Mano?.
Permite al médico o cirujano examinar la parte interna de la articulación.